他疾病
| Q51 | 咽頭がんにより放射線治療を受けました。症状は改善していますが、最近むし歯が増えてしまいました。因果関係はありますか? |
|---|
| A51 | 放射線治療は、機能と形態が複雑な頭頚部領域のがん治療として選択されることがよくあります。しかし、頭頚部放射線治療(以下、放射線治療)は、急性有害事象として口腔粘膜炎、口腔乾燥症などが起こるだけでなく、晩期有害事象として放射線治療後の数か月から数年経過して起こる、むし歯やそれに伴う顎骨壊死などが起こる可能性があります。これらの有害事象のうち放射線治療後のむし歯(以下、放射線性う蝕)は疼痛や咬合の崩壊により摂食機能障害を引き起こすだけでなく、顎骨感染による難治性の顎骨壊死の誘因となり1)、患者さんの生活の質(QOL)を大きく低下させます。 放射線性う蝕の原因として、放射線による歯質の変化2)~5)や、唾液分泌機能低下による口腔環境の変化と唾液生理作用の低下6)が考えられています。 現在、フッ化物応用が放射線性う蝕に対し有効であると考えられており7)~9)、頭頚部放射線治療後の患者さんに対しフッ素塗布を中心とした歯科管理が推奨されていますが、十分に満足できるものではありません10)。
1)Katsura K, Sasai K, Sato K, Saito M, Hoshina H, Hayashi T. Relationship between oral health status and development of osteoradionecrosis of the mandible: a retrospective longitudinal study. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2008;105(6):731-738. 2)Reed R, Xu C, Liu Y, Gorski JP, Wang Y, Walker MP. Radiotherapy effect on nano-mechanical properties and chemical composition of enamel and dentin. Arch Oral Biol. 2015;60:690-697. 3)Mellara TS, Palma-Dibb RG, de Oliveira HF, Paula-Silva FWG, Nelson-Filho P, da Silva RAB, da Silva LAB, de Queiroz AM. The effect of radiation therapy on the mechanical and morphological properties of the enamel and dentin of deciduous teeth – an in vitro study. Radiat Oncol. 2014;9:30. 4)Gonçalves LMN, Palma-Dibb RG, Paula-Silva FWG, Harley de Oliveira F, Nelson-Filho P, da Silva LAB, de Queiroz AM. Radiation therapy alters microhardness and microstructure of enamel and dentin of permanent human teeth. J Dent. 2014;42:986-992. 5)Kielbassa AM, Beetz I, Schendera A, Hellwig E. Irradiation effects on microhardness of fluoridated and non-fluoridated bovine dentin. Eur J Oral Sci. 1997;105:444-447. 6)Kielbassa AM, Hinkelbein W, Hellwig E, Meyer-Lückel H. Radiation-related damage to dentition. Lancet Oncol. 2006;7(4):326-335. 7)勝良剛詞,後藤早苗,笹井啓資,佐藤克郎,富田雅彦,松山 洋,林 孝文.頭頸部放射線治療後の歯科的健康状態維持における歯科管理の効果.2009;35(3):266-272. 8)Meyerowitz C, Featherstone JD, Billings RJ, Eisenberg AD, Fu J, Shariati M, Zero DT. Use of an intra-oral model to evaluate 0.05% sodium fluoride mouthrinse in radiation-induced hyposalivation. J Dent Res. 1991;70(5):894-898. 9)Chambers MS, Mellberg JR, Keene HJ, Bouwsma OJ, Garden AS, Sipos T, Fleming TJ. Clinical evaluation of the intraoral fluoride releasing system in radiation-induced xerostomic subjects. Part 2: Phase I study. Oral Oncol 2006;42(9):946-953. 10)Katsura K, Soga M, Abe E, Matsuyama H, Aoyama H, Hayashi T. Effects of casein phosphopeptide–amorphous calcium phosphate with sodium fluoride on root surface conditions in head and neck radiotherapy patients. Oral Radiol. 2016;32:105-110.
※参考文献 NPO法人 日本歯科放射線学会 |
|---|
| Q52 | 口腔がんはどのような方が多いですか? |
|---|
| A52 | 口腔がんは40歳代から増加し始め、60歳から70歳代でピークになります。その多くは男性に発症しています。飲酒や喫煙の習慣が原因といわれています。 80歳以降になると男女の寿命の違いにより人口構成の影響を受けて、女性の割合が増加しています。 注目すべき点は、40歳以前のいわゆる思春期・若年者世代(AYA世代:15~39歳くらい)でも口腔がんが発症しているということです。そして、この世代では男性より女性が多いのが特徴です。高校生や大学生が治療しているというケースもあります。 ※参考書籍 |
|---|
| Q53 | 口腔がんの報道を見ると「怖いな」と思うんですが、お口の粘膜って傷もすぐ治るし、なって困るような異常が起きるのはごくまれなことですよね? |
|---|
| A53 | ところがそうでもないんです。 口腔がんは増加中ですし最近では持病のお薬の副作用による粘膜の病気も増えています。それに粘膜の病気には口腔がんと見た目がまぎらわしく、詳しい検査をしてみないと正確な診断がつかないケースも多々あります。油断大敵なんですよ。
※参考書籍 「nico 2020.11 クインテッセンス出版株式会社」 |
|---|
| Q54 | 口のなかがヒリヒリします。がんではないかと心配です。早期発見方法を教えてください。 |
|---|
| A54 | 早期の口腔がんは一般的に患者さんの自覚症状がありません。日常的に口腔内を診ている歯科医師、歯科衛生士の皆さんが異変に気付く目を持ち、臨床の際に広く口腔粘膜全体を診察することが早期発見のカギになります。 口腔がんは主に以下の3つで見分けることができます。 1.色で見分ける一般的に口腔粘膜に現れる病変の色は「赤」・「白」・「黒」・「黄」の4色で、とくに初期の口腔がんを見分けるために注意すべき色調の変化は「赤」・「白」・「黒」です。 2.形で見分ける初期の口腔がんに形態には6つのタイプがあり、発赤が顕著な「びらん型」、白色を呈する「白斑型」、上皮欠損を認める「潰瘍型」、盛り上がった形態の「膨隆型」、カリフラワー状を呈する「乳頭型」、表面が粗造な「肉芽型」です。 3.大きさで見分ける腫瘍の増殖の特徴として、一般に良性のものはゆっくりで、悪性のものは急速に進展します。週単位の経過観察で明らかな拡大傾向を認める場合は口腔がんを疑う必要があります。 視診の次に行うことは、両手指を用いる丁寧な触診(双手診)です。周囲が硬くなっている場合は口腔がんの可能性があります。口腔内を診る機会が多い歯科衛生士でも異常を検知することがあります。 口腔がんの好発部位である舌(約60%)は、舌尖をガーゼで把持しながら、舌縁~舌下面~口底にいたるまで、しっかりと指で触れて、潰瘍や硬くなっている部分がないかを診ます。舌がんは舌を引っ張り出して診ないとまず見つけることはできません。 診断方法1.問診・視診・触診2週間以上治らない口内炎・褥瘡、出血、味覚異常(舌)、知覚異常、開口障害、運動障害(舌)、硬結、堤防状隆起、浮遊歯(歯肉)、頬部の腫脹、抜歯窩治癒不全などの自覚症状がある場合は、さらなる精密検査が必要です。 2.院内の検査の種類画像検査や病理検査、血液検査などがあります。 A)画像検査
B)病理検査
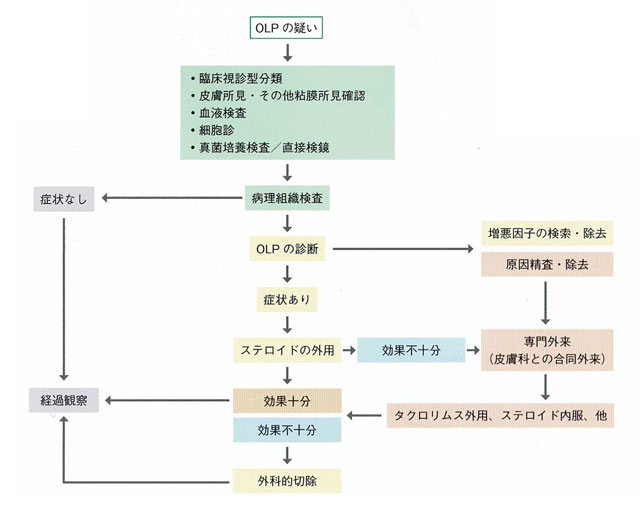
C)血液検査 全身の検査(貧血の有無、肝機能、腎機能など)を行ううえで、必要な検査である。血液中の腫瘍マーカーとしても用いられる。 3.治療方法治療方法は、手術療法、放射線療法、化学療法の3つがあります。 例えば、扁平苔癬(OLP)が見られた場合、癌化率は低いですが、なかには癌化するものがあるため、注意しなければなりません。 扁平苔癬(OLP)の検査から治療の流れ
※参考書籍 「DENTAL DIAMOND 2021 4月号」 |
|---|
| Q55 | 頭頸部がんで放射線治療を行うことになりました。口腔内にはどんな影響がありますか? |
|---|
| A55 | 頭頚部がん放射線治療時の有害事象早期有害
晩期有害事象
※参考書籍 |
|---|
| Q56 | 歯の欠損は認知症発症に影響するって本当? |
|---|
| A56 | これまで認知機能と関連するとされてきた性別、教育年数、握力、年齢、経済状況を踏まえたうえで、噛む力(咬合力)も認知機能低下に大きく関わっていることが分かってきました。つまり、認知機能低下の初期段階では口腔機能が関連しているということが表示されました。その一方で、歯の数は認知機能との関連がみられず、認知機能を維持するためには、歯の数よりむしろ咀嚼機能のほうが重要であるということです。 すなわち、適切な欠損補綴治療によって口腔機能を回復することが、認知機能や運動機能を維持するうえでも重要です。 参考として、次のような調査報告があります。 年齢、所得や生活習慣などの影響を統計学的に排除しても、歯がほとんどなく義歯未使用の者は20歯以上のものと比較して、1.85倍(95%信頼区間:1.04~3.31)認知症発症リスクが高かった。 歯がほとんどなくても義歯を使用している者の認知症発症リスクは1.09倍(95%信頼区間:0.73~1.64)と、20歯以上の者との間に有意差はなかった。 ※参考書籍 |
|---|
| Q57 | 噛めないと認知症が進むって本当? |
|---|
| A57 | 歯周病や虫歯が進行した結果として「歯を失う」という状況が生まれます。簡単にいってしまえば、当然「噛めない」ということです。この噛めないということは「慢性の小さな炎症」と並んで、認知症発症の大きなキーワードになっています。日本とアメリカの歯と認知症に関する興味深い調査結果をご紹介します。 ・自分の歯が20本以上ある人と比べて、自分の歯がほとんどなく、義歯も使っていない人は、認知症の発症のリスクが平均1.85倍も高まる (日本の65歳以上の4425人を4年間追跡) 噛めないということは、それだけで、脳への刺激が減って認知症になる可能性が大きくなることが考えられます。 また、噛むのに支障が出てくると、自然と食事の内容が制限されることになります。ということは、何でもしっかり摂れていたときより栄養不足になる傾向があり、それが認知機能の低下に拍車をかけることになるといえそうです。
※参考書籍 |
|---|
| Q58 | どういうものが口腔機能低下症ですか? |
|---|
| A58 | 口腔機能低下症はオーラルフレイルよりも悪化している状況にあります。また口腔機能低下症と診断するには後述する方法により、歯科医師あるいは歯科衛生士が検査を行い、歯科医師によって診断されます。 ■口腔機能低下症の診断法次のうち3つが認められたら、口腔機能低下症とし、歯科医療従事者が治療します。
■口腔機能低下症のセルフチェック法次のうち1つでもあてはまったら、歯科医院で口腔機能低下症の検査を受けましょう。
※参考書籍 |
|---|
| Q59 | サルコペニアの対策として、どんなトレーニングをすればよいですか? |
|---|
| A59 | 最近、「サルコペニア」や「フレイル」といった筋力の衰えや身体機能の低下を示す用語が注目を集めています。予防のためには筋肉を増やすことが大切です。 筋力を強化する前に、次の3つのポイントを理解しておく必要があります。
これらのポイントを意識して取り組みましょう。
※参考書籍 |
|---|
| Q60 | ファーストフードは体に悪いとよく聞きますが、どこがどのように悪いのでしょうか? |
|---|
| A60 |
忙しい現代人が最も簡単にエネルギーを摂る方法・・・それは、精製度の高い食品を短時間で口にすること。ファーストフードが好まれている大きな理由は、まさに、ここにあります。 素早くカロリーが補給できるファーストフードは、柔らかく加工度が高い食品がほとんどです。 柔らかいから、あまり噛まなくても食べられる→歯が悪くて噛めない人が、好んで食べる→粘着度が高いので、虫歯や歯周病を助長。 まさに、悪循環に引きずり込まれることになります。
また、よく噛まなくても味がするような濃い味付けも、不健康にひと役買っています。 舌の表面には細かい突起やヒダがあり、味を感じる味蕾という感覚器はその奥にあります。食物がしっかりと嚙み砕かれ唾液と混ざり合うことで味覚成分が味蕾に届き、初めて味を感じることができるのです。 このように食べ物の微妙な味を感じるには、ふつうは奥歯でしっかりすりつぶすことが必須なのですが、柔らかく味が濃いファーストフードはその必要はありません。その結果、糖分や塩分などが過剰摂取になりやすいのです。
おまけに、HFCS(高フルクトースコーンシロップ)使用の甘いドリンクをセットにしたら、さらに健康を損なうことになります。(HFCSは「異性化糖」「ブドウ糖果糖液糖」などとも呼ばれる甘味料です。) どのように作られるかというと、とうもろこしのデンプンを化学処理してブドウ糖の糖液を作り、それをさらに反応(異性化)させて果糖とブドウ糖の混合液にします。ブドウ糖をより甘味の強い果糖に変換して甘味を強めているわけです。 他にも、様々なHFCSの調査・研究が行われています。 ・HFCSが使われた甘いドリンクは、重い病気のリスクを上昇させる (糖類入り飲料を1日1~2回飲んでいると、Ⅱ型糖尿病のリスクが26%、同じく心臓発作や致命的な心臓病のリスクが35%も高くなる) ・大人よりも子どもにより深刻な影響が出る恐れがある
HFCSだけでなく、清涼飲料水やインスタント食品など、加工食品に多く添加されているリンも、過剰摂取は要注意です。カルシウムの吸収を阻害し、骨からカルシウムを流出させて骨密度を低下させます。さらに、老化を促進するという報告もあります。
ファーストフードやコンビニの加工度の高い食品の油脂は、酸化している危険性が大きく、摂取すると体内で活性酸素が発生しやすくなります。また、リノール酸などのω6系の不飽和脂肪酸が多く含まれ、それらは炎症を促進する作用があります。炎症は、動脈硬化や糖尿病、心疾患などの慢性疾患を引き起こし、健康寿命を縮めるモトになります。
いつまでも若々しくいるためにも、ファーストフードの摂り過ぎには注意が必要です。
※参考書籍 |
|---|