歯周治療
歯周病
1.歯周病について
私たちが歯を失う原因のトップは歯周病です。私たちが一生自分の歯で噛んで食べる、快適な食生活を送る上で大きな障害となっています。それゆえ、歯周病予防対策と軽度の歯周病の早期発見・早期治療は、高齢者になっても自分の歯で噛んで、食べ、健康を維持するためのキーワードとなっています。
しかし、平成23年の歯科疾患実態調.査でも歯周病は依然として日本人の成人の約7~8割が羅患している感染症として位置づけられており、4mm以上の歯周ポケットを有する人の割合は、平成17年の調査と比較して30歳から60歳代では減少しましたが、歯がより多く残るようになった75歳以上の高齢者では羅患率が早まる傾向があります。さらに、歯周病を抱える人のうち、歯科を受診しているのは10人に1人で、この疾患を放置しているものが多いことも伺えます。
これらの歯周病の有病率がう蝕(むし歯)と比べて未だに減少しない原因として、歯周病の発症と進行に関与する因子として、環境因子(後天因子)と遺伝因子(先天因子)が局所の病変に関与している点があげられます。
喫煙と糖尿病はそれぞれ歯周病発症のリスクを高める因子の中の環境因子と宿主因子に分類されます。
喫煙習慣は様々な生活習慣病の原因となり、その一つに歯周病があります。また糖尿病は生活習慣病の一つで、様々な合併症を引き起こし、現在では歯周病が第6番目の合併症とされています。
2.喫煙と歯周病
1日の喫煙本数、喫煙歴(何年喫煙を続けていたか)と歯周組織の破壊程度や歯の喪失本数とが相関すること、非喫煙者と比較して、喫煙者では歯周炎が進行しやすく重篤である症例が多いことが分かっています。
喫煙者の歯周病、歯周組織の特徴
| ◆歯周組織の特徴 | ◆臨床的特徴 |
|---|---|
| ●歯肉辺縁部の線維性の肥厚 ●重症度に比較して歯肉の発赤、腫脹、浮腫が軽度 ●プラーク、歯石の沈着量と病態とが一致しない ●同世代の非喫煙者の歯周病と比較して病態が重度 ●上下顎前歯部歯肉の退縮 ●歯面の着色(タールの沈着) |
●20~30代で歯周病が早期に発現することがある ●比較的急速に病変が進行する ●基本治療後にポケットの改善を得にくい ●歯周外科手術後、1年以内にプロービング値が増加 ●一般的な歯周治療に対する応答が悪い |
重度喫煙者の歯や歯周組織の特徴は、歯面へのタールの着色、歯肉のメラニン色素沈着、高度の歯肉退縮、深い歯周ポケット形成、高度の歯槽骨の吸収、そして歯周治療後の創傷治癒の遅延などがありますが、それらのすべてが患者さまにとって大きな問題となってきます。
免疫機能の変化が歯周組織破壊を導くメカニズムとしては、「(1)喫煙が感染防御を担う正常な免疫応答を障害する」、「(2)喫煙が、組織破壊に働く免疫反応を過剰に刺激する」の2点が指摘されており、いずれの場合も正常な歯周組織の生体防御機能が損なわれることになってしまいます。
「健康日本21」の中では、肺癌、喉頭癌、口腔・咽頭癌をはじめとした多くの癌や虚血性心疾患、脳血管疾患、慢性閉塞性肺疾患などと並んで、歯周病も「禁煙」によって発病や進行の危険性を減少することができると言われています。
3.糖尿病と歯周病
糖尿病患者で歯周病の羅患率が高い原因のひとつとして、組織の免疫抵抗力低下により組織が歯周病の原因菌に対して易感染性となることが挙げられますが、さらに高血糖による歯肉コラーゲン代謝への影響など、歯周組織の創傷治癒能力の低下も挙げられています。
またその反対に、歯周病を放置するとインスリン抵抗性が高まり血糖値のコントロールが困難になり糖尿病が悪化すること、しかし歯周病の治療や抗菌薬投与を行うと、歯周組織の状態改善に伴い、血糖値のコントロールが良好になることが相次いで報告されています。
4.歯周病の進行
「歯肉炎」のうちに治療すれば、簡単で小さな治療ですみ、しかも健康だった以前の状態に戻せます。ところがこれが「歯周炎」へと悪化すると長い治療に耐えて歯を救えたとしても健康だった頃のお口には戻りません。
歯周炎は骨が溶ける病気だからです。中等度歯周炎ともなると数年にわたる専門的な治療が必要になってきます。だからこそ「早期治療が大切」なのです。
歯肉炎
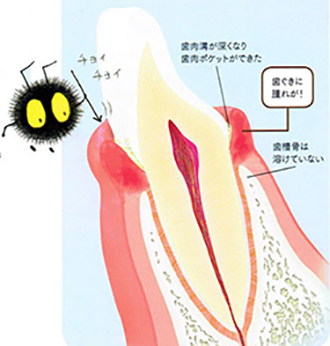
歯肉溝にプラークが溜まり、歯ぐきが腫れて出血しやすくなります。炎症は今のところ歯ぐきだけ。今のうちに治療すればもとどおりの健康な歯ぐきに。
このまま放置すると歯周炎に移行してしまいます。歯周初期治療(ブラッシング指導+スケーリング(歯石取り))を受けましょう!
軽度歯周炎

歯槽骨が溶けるにつれて、歯ぐきが下がりはじめます。歯ぐきは腫れて溝が深くなり、4ミリ程度の歯周ポケットに。
なかにはプラークや歯石がこびりつき、もはや歯みがきでは取りきれません。ひどくならないうちに歯科医院で歯周初期治療を受けましょう!
中等度歯周炎
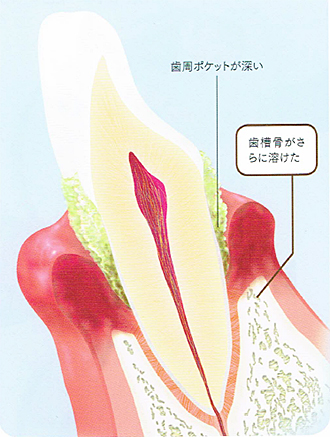
歯槽骨がさらに溶けて、歯周ポケットは5~6ミリの深さに。
歯が浮くような違和感があり、歯ぐきが痛んだり膿が出たりすることもあります。
歯ぐきが下がり歯が長くなって、隙間も空き歯並びが悪くなることもあります。手遅れにならないよう、すぐにも治療を始めましょう!
重度歯周炎
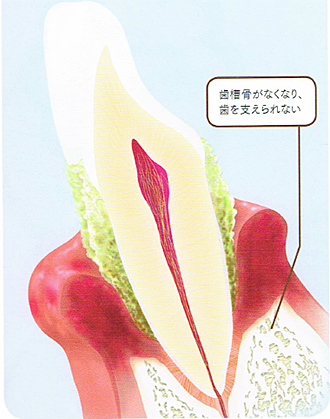
歯槽骨が大きく溶けてしまい、歯はグラグラでうまく噛むことができません。口臭も強くなっています。一時期腫れて膿が出ても、治まると治療をしないまま何度かやり過ごしているうちに重症化してしまったのです。
専門的な歯周病の治療や再生療法にも限界があり、こうなってしまうと抜歯するしか方法はありません。
5.歯周病治療の進め方
すべての歯周病治療は歯周初期治療が基本です。徹底的にプラークと歯石を取り除きます。それでもまだ奥に残ったら歯周外科治療が必要です。
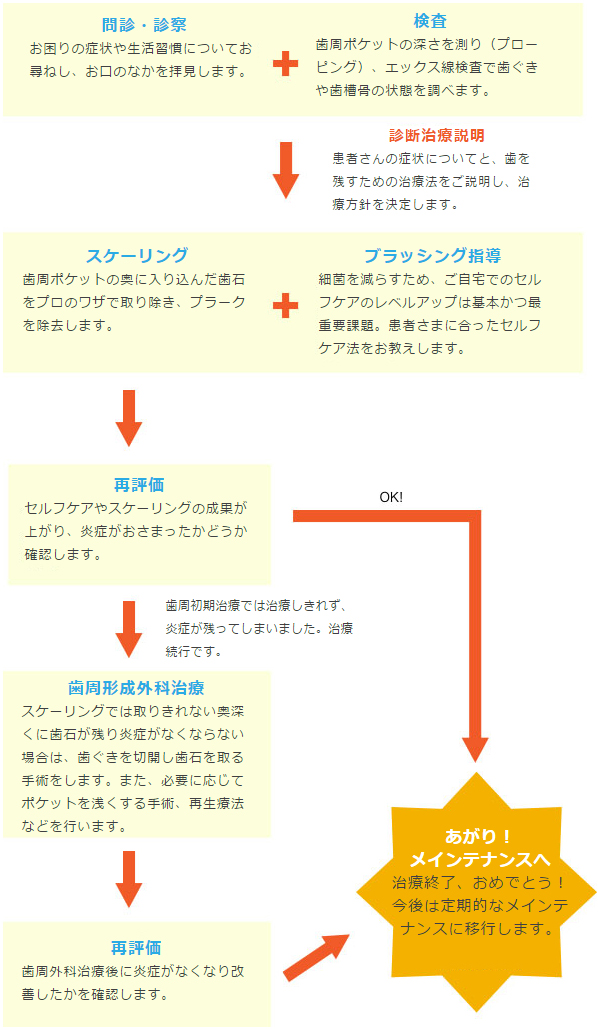
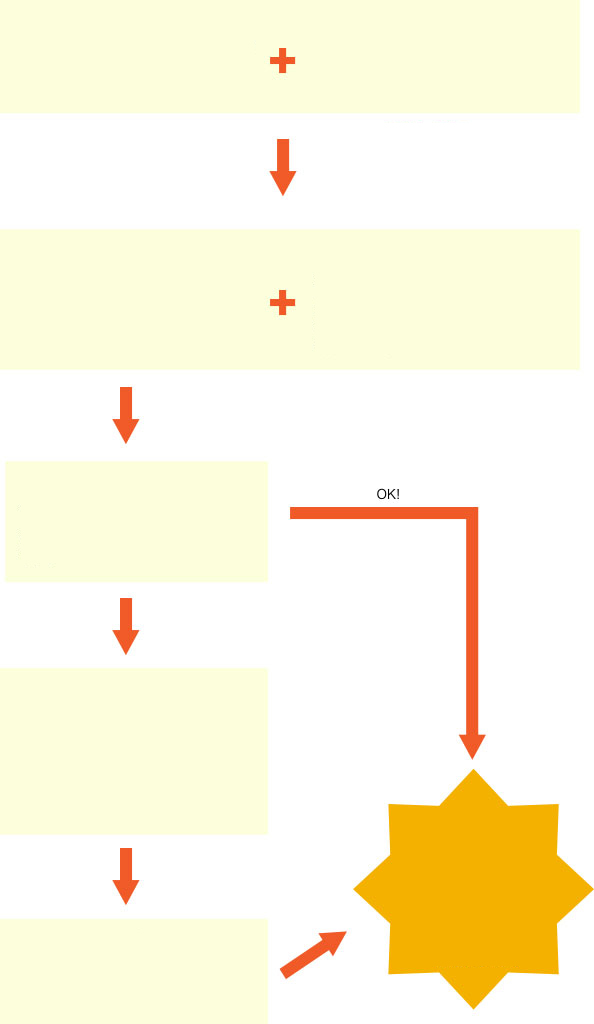
問診・診察お困りの症状や生活習慣についてお尋ねし、お口のなかを拝見します。
検査歯周ポケットの深さを測り(プローピング)、エックス線検査で歯ぐきや歯槽骨の状態を調べます。
診断治療説明患者さんの症状についてと、歯を残すための治療法をご説明し、治療方針を決定します。
スケーリング歯周ポケットの奥に入り込んだ歯石をプロのワザで取り除き、プラークを除去します。
ブラッシング指導細菌を減らすため、ご自宅でのセルフケアのレベルアップは基本かつ最重要課題。患者さまに合ったセルフケア法をお教えします。
再評価セルフケアやスケーリングの成果が上がり、炎症がおさまったかどうか確認します。
歯周初期治療では治療しきれず、炎症が残ってしまいました。治療続行です。
歯周形成外科治療スケーリングでは取りきれない奥深くに歯石が残り炎症がなくならない場合は、歯ぐきを切開し歯石を取る手術をします。また、必要に応じてポケットを浅くする手術、再生療法などを行います。
再評価歯周外科治療後に炎症がなくなり改善したかを確認します。
あがり!
メインテナンスへ治療終了、おめでとう!
今後は定期的なメインテナンスに移行します。
歯周形成外科
歯周形成外科とは、歯肉または歯槽粘膜に現われる解剖学的、発生学的、外傷性あるいは歯周治療後の形態異常を是正あるいは予防するために行う歯周外科処置(Grossary of periodontal terminology,1996,APP)と定義されており、歯周組織の再建と審美性の獲得を目的としています。
症例ごとに様々なバリエーションの治療があります。例えば歯ぐきが薄いまたは下がってきた場合、ご自身のお口の他の部位から歯ぐきをとってきて足りない場所に移植する方法が用いられます。
手術の前にまず歯周病を治療し、上手なケアの方法を身につけていただき歯ぐきを失うに至った原因を取り去るところからこの治療は始まります。
歯周形成外科はデリケートな治療ですので、手術後の状態を維持するために歯周病の再発を防ぎ、適切な歯みがき法をマスターするなど患者さんご自身による努力が欠かせません。
移植・再植
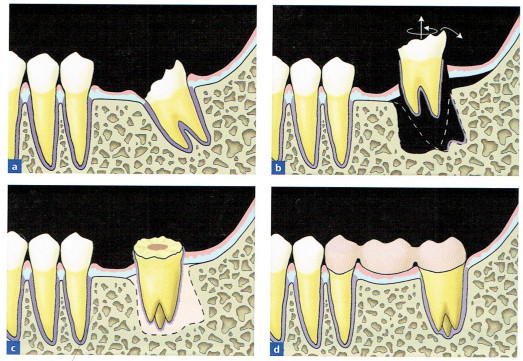
自家歯牙移植は大きく4つのパターンに分類することができます。
1.本来の移植

a:術前。機能に参加していない親知らずを
保存不可能な第一大臼歯部へ移植
b:術中。受容側の歯とドナー歯の抜歯。
c:術直後。受容側の抜歯窩へドナー歯を植立。
d:治癒後
他の治療法に対する優位性
移植の適応症を検討する場合には、他の治療法(インプラント、義歯、ブリッジ、矯正など)に比べて、移植に利点(機能性、時間、費用、予知性、生物学的優位性)があると判断される必要があります。一般的には、口腔内に保存不可能な歯があり、同時に親知らずや転位歯など機能に参加していない歯がある場合が、本来の移植の適応症となります。移植の多くの適応症が、保存不可能な大臼歯の抜歯窩へ親知らず(第三大臼歯)を移植する場合です。親知らずの大きさが適切であると、小臼歯部へ、あるいは前歯への移植が可能です。移植歯(ドナー歯)は親知らずである必要はありません。転位あるいは埋伏している小臼歯などがドナーとなることもあります。逆に、ドナー歯が存在せず、患者さんが固定性の入れ歯を求めた場合、選択肢はインプラントとなります。
患者さん
移植治療が外科処置であることから、全身的問題が少なく外科処置を受け入れることができる人でなければなりません。インフォームコンセントのうえで、移植に同意を得られた人、協力性(コンプライアンス)がある人などが適応症となります。予知性からいいますと、高齢でない人、糖尿病など代謝性疾患、免疫機能疾患に羅患していない人、喫煙していない人がより理想的です。
移植歯
機能に参加していない(本来はなくてもかまわない)歯で、根形態が適正であるものが適応歯となります。歯根の完成度からいえば、根未完成歯のほうが根完成歯より予知性が高いことが言われています。歯根の形態としては、凹凸が少ないやや先細りの単根歯が理想的です。歯頸部より根尖部が太い歯、歯根分岐していて根尖が歯頸部の幅より開いている歯、根尖が湾曲している歯は、抜歯・移植時に歯根膜の機械的な損傷が起きやすく、植立の術式も難しくなります。
受容側
形態(大きさ)からいえば、移植歯を植立することが可能な幅と高さを有する歯槽窩が理想的です。治癒機転から考察すると、抜歯窩のように受容側にも歯根膜組織が残っているほうがよりよい治療が期待できるように考えられます。
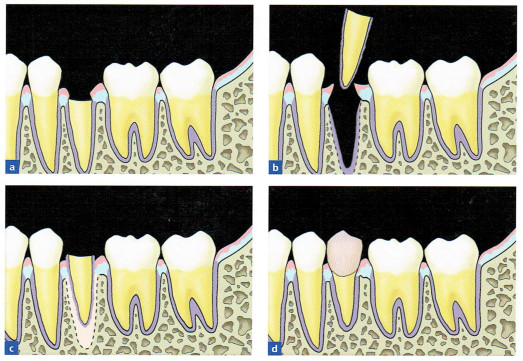
2.歯槽窩内移植(1) 外科的整直
a:術前。傾斜と深部う蝕がみられる歯
の外科的整直。
b:術中。いったん患歯を脱臼させた後、
抜歯窩内に窩洞を形成する。
c:術直後。歯の再植立。
d:治癒後、補綴処置を行う。
深部う蝕や外傷による破折のためにそのままでは歯の修復や保存が困難な場合、歯の傾斜や萌出量を外科的に変更する目的で、いったん抜いた歯を元の歯槽窩内へ、傾斜を治したり(整直させたり)、頬舌的に回転させたり、あるいは歯冠方向へ挺出させたりして再植立する処置、または完全な抜歯は行わず、歯槽窩内で該当歯を外科的に挺出や整直を行う方法、すなわち外科的整直や外科的挺出が有効な場合があります。
3.歯槽窩内移植(2) 外科的挺出
a:術前。深部う蝕に羅患した歯の
生物学的幅径を再確立する必要がある。
b:術中。いったん患歯を脱臼させる。
c:術直後。患歯を歯冠側に位置させて、再植立する。
d:治療後、歯冠修復(補綴)処置を行う。
4.意図的再植
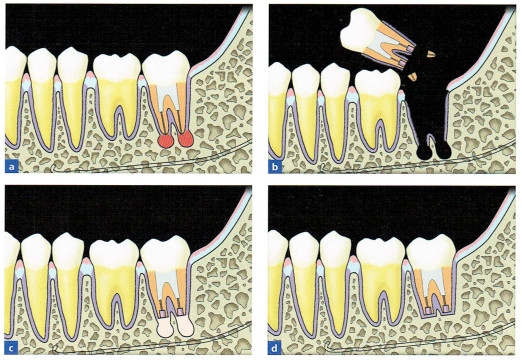
a:術前。通常の方法では治療できないような
根尖病変が第二大臼歯にみられる。
b:術中。いったん患歯を脱臼させ、
口腔外で歯根端切除と逆根管充填を行う。
c:術直後。患歯を元通りの位置に再植立する。
d:治療後。
歯冠側からアクセスする通常の歯内療法や、歯根端切除術などの外科的歯内療法では治癒させることができないような根管由来の問題を解決する最終的な手段として、意図的再植が選択されます。具体的には、根尖病変があって除去困難なポストコアが装着されている場合、ファイルなどが破折している症例、根尖部の閉塞、根管側枝、ジップ、バイオフィルムなどの原因で根尖病変が改善できない症例などです。
このような場合でも、歯根端切除術が第一選択となりますが、病変部へのアクセスのしやすさや、患歯の状態の確定診断を下す目的で意図的再植が優先される場合があります。根尖の問題と同時に深部う蝕など歯頸部に問題がある場合、意図的再植と外科的挺出の同時適応となります。意図的再植の適応症も外科的挺出と同じように、歯根形態に左右される場合が多いです。単根で細周りの歯根形態の歯ほど、術後に付着の喪失や歯根吸収などの問題が生じにくくなります。
移植の外科術式
1.外科器具の準備
2.抗生物質の術前投与と術野の消毒と麻酔
3.受容側にある歯の抜歯
4.移植歯の抜歯
5.移植歯の形態測定
6.歯冠幅径の確認と試適
7.移植床の形成
8.移植歯の試適
9.歯肉弁のトリミングと縫合
10.移植歯の植立と固定
11.エックス線写真での確認
12.サージカルドレッシング
13.洗浄、ドレッシングの除去、抜糸
14.固定の除去
再生療法
歯周疾患等により失われた付着器官の再生のことです。
つまり、歯根面に新たなセメント質の形成が行われ、歯根膜が封入され最終的に歯槽骨が形成されることです。現在、臨床において、この目的を達成するために行われる再生療法には、組織誘導再生法(GTR)とエムドゲイン(生化学工業)とが用いられています。
いずれの場合においても、根面の汚染を完全に取り除くことが最も重要であり、術後の感染には細心の注意を払い、感染を防ぐ目的で抗菌薬の全身投与とクロルヘキシジンなどによる洗口を十分行う必要があります。
喫煙、全身疾患、プラークコントロール不良についてはリスクとなるので改善しなくてはなりません。また、細菌検査、CTなどによる術前の診査は重要です。出来る限りの歯周基本治療(炎症のコントロール)および患歯の咬合調整、歯軸の整直(力のコントロール)が必要となります。
ただし、万能とはいいがたく局所的な歯槽骨の喪失には効きますが大きく広い喪失の治療には限界があります。
参考書籍
- 「日本歯科医師会雑誌」
- 「nico 2010.1」
- クインテッセンス出版株式会社
- 「The Journal of JIADS CLUB 第20回JIADS総会・学術大会号」
- JIADS CLUB
- 「シリーズ MIに基づく歯科臨床vol4 自家歯牙移植」
- 月星光博 著 クインテッセンス出版株式会社
- 「細菌のこと知ってください 治癒をめざして」
- 監修 前田信子 中川洋一 永末書店




















